Impianto valvolare aortico transcatetere (TAVI)
La stenosi valvolare aortica costituisce oggi la patologia valvolare di più comune riscontro in Italia e nel resto dei paesi industrializzati. Questo fenomeno è legato al significativo incremento della durata media di vita della popolazione ed al marcato declino della prevalenza del reumatismo articolare acuto. Si manifesta principalmente come stenosi aortica calcifica in adulti di età avanzata (2-7% della popolazione >65 anni). Nella stenosi aortica degenerativo-calcifica, la variante al giorno d’oggi di più frequente riscontro, la comparsa dei sintomi avviene in genere dopo la sesta-settima decade di vita e coincide solitamente con la riduzione dell’area valvolare aortica al di sotto di 0.8-1.0 cm² e con il venir meno dei meccanismi di compenso. Tutto ciò determina uno squilibrio tra la funzione di pompa del ventricolo sinistro e l’eccesso di postcarico. L’inizio dei sintomi costituisce uno snodo cruciale nella storia naturale della malattia, provocando un repentino e drammatico peggioramento della prognosi; è noto infatti che in assenza di intervento chirurgico, l’aspettativa media di vita è di circa 2-3 anni dopo l’insorgenza di angina pectoris o sincope e di 1-2 anni dopo un episodio di di scompenso cardiaco congestizio.
Il rischio chirurgico viene valutato principalmente calcolando l’EuroSCORE (European System for Cardiac Operative Risk Evalutation) che valuta il rischio di morte predittivo per i pazienti che devono essere sottoposti a cardiochirurgia. Altri scores spesso vengono utilizzati: il Society for Thoracic Surgeons (STS) risk score ad esempio. Il STS score è basato su un’ampia raccolta dei dati di oltre 100.000 pazienti. È aggiornato periodicamente e un numero significativo di pazienti valvolari è stato incluso nella sua formulazione iniziale. Purtroppo nessuno score di rischio è ideale: fattori quali l’aorta a porcellana, la malattia polmonare ostruttiva cronica severa, le patologie epatiche sono problematiche importantissime a volte sottovalutati dagli score di rischio.
Lo sviluppo di nuove tecniche interventistiche ha permesso di ampliare lo spettro dei trattamenti a disposizione per le patologie valvolari.
Nell’ambito della stenosi valvolare aortica, l’impianto valvolare transcatetere (TAVI) è la tecnica che permette l’impianto di una valvola artificiale con approccio percutaneo. Questa metodica viene utilizzata in alternativa alla sostituzione della valvola con intervento cardiochirurgico tradizionale (AVR).
L’accesso arterioso utilizzato è generalmente quello femorale ma possono essere utilizzati altri accessi (ad esempio per via succlavia, aortica o apicale ventricolare sinistra).

Esempio di valvola protesica utilizzata per impianto transcatetere
L’indicazione alla TAVI viene posta nei pazienti considerati ad elevato rischio chirurgico (sebbene le più recenti acquisizioni stiano ampliando le indicazioni anche ai pazienti a rischio chirurgico intermedio).
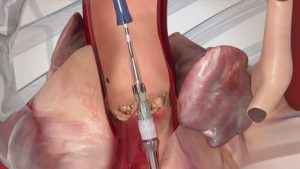
Impianto di Valvola Aortica transcatetere
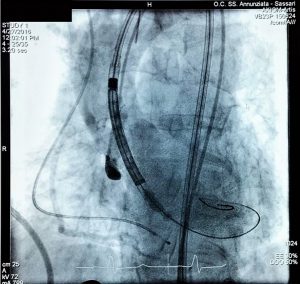
Procedura eseguita dal Dr. E. Mura (nell’immagine posizionamento della valvola)
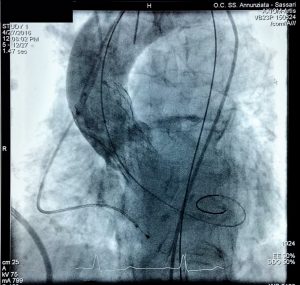
Impianto eseguito dal Dr. E. Mura (nell’immagine valvola rilasciata)
Valvuloplastica per via percutanea (BAV)
È una tecnica che viene utilizzata in pazienti con stenosi aortica severa, non candidabili ad intervento tradizionale (AVR) e sui quali non è contingentemente o definitivamente possibile eseguire un impianto di valvola per via transcatetere.
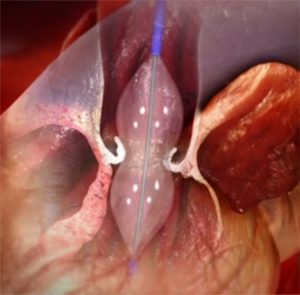
Valvuloplastica aortica con palloncino (BAV)
La valvuloplastica viene eseguita per via femorale portando un palloncino dilatatore (del diametro compreso fra 18 e 25 mm, in genere di 20 mm) fino a livello della valvola aortica.
Le indicazioni alla valvuloplastica aortica sono le seguenti:
- Bridge per TAVI/ sostituzione valvolare aortica tradizionale (AVR)
- Bridge per chirurgia maggiore non cardiaca
- BAV in emergenza: come procedura life-saving
- BAV elettiva (precedentemente considerata una procedura compassionevole) è indicata nei pazienti che non possono essere sottoposti ad AVR o a TAVI per eccessive comorbilità, condizioni anatomiche non favorevoli e/o rifiuto del paziente.
