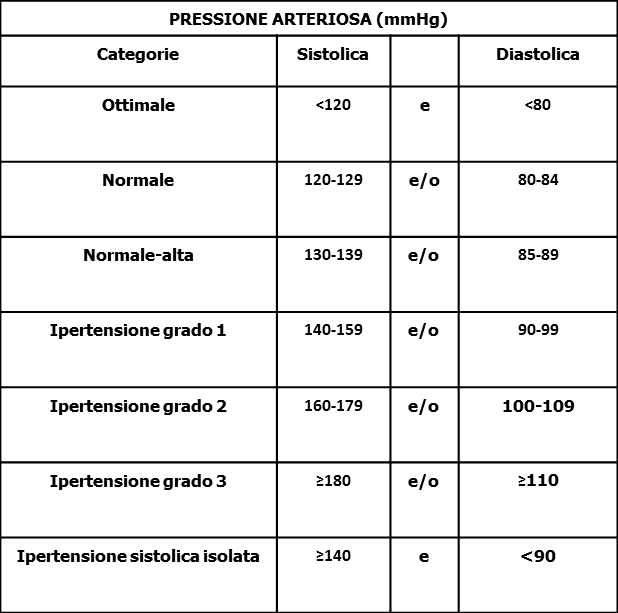
Definizione e classificazione dell’ ipertensione arteriosa
L’ ipertensione arteriosa è definita da valori di pressione arteriosa sistolica (SBP) ≥140 mmHg e/o pressione arteriosa diastolica (DBP) ≥90 mmHg. Questo parametro è stato identificato mediante numerosi trials clinici randomizzati in cui è stato osservato che i pazienti che presentavano questi valori tensivi avevano un beneficio dalla riduzione pressoria indotta dal trattamento.
 La maggioranza dei soggetti ipertesi ha in concomitanza altri fattori di rischio cardiovascolare: età, sesso maschile, familiarità per cardiopatia ischemica, tabagismo, diabete mellito, ipercolesterolemia.
La maggioranza dei soggetti ipertesi ha in concomitanza altri fattori di rischio cardiovascolare: età, sesso maschile, familiarità per cardiopatia ischemica, tabagismo, diabete mellito, ipercolesterolemia.
Quando presenti contemporaneamente, l’ipertensione ed altri fattori di rischio CV possono potenziarsi a vicenda, risultando in un rischio CV aggiunto maggiore rispetto alla somma dei singoli componenti
Esiste una relazione continua e indipendente tra la pressione arteriosa e l’incidenza di eventi cardiovascolari (ictus, infarto miocardico, morte improvvisa, scompenso cardiaco ed arteriopatia periferica) così come l’insufficienza renale terminale (ESRD). Questo risulta essere vero per tutte le età e per tutti i gruppi etnici.
La pressione arteriosa sistolica (SBP) è un miglior predittore di eventi rispetto alla pressione arteriosa diastolica (DBP) dopo i 50 anni di età; negli anziani la pressione pulsatoria (differenza tra i valori di SBP e DBP) è risultata avere un possibile ruolo predittivo aggiuntivo. Questo dato è confermato dall’evidenza di un rischio cardiovascolare particolarmente elevato in soggetti con elevati valori di SBP e valori normali o bassi di DBP (ipertensione arteriosa sistolica isolata).
La relazione tra pressione arteriosa, morbilità e mortalità CV varia in relazione alla concomitante presenza di altri fattori di rischio CV. I fattori di rischio metabolici sono di più frequente riscontro quando la pressione arteriosa è elevata rispetto a quando no lo è.
Rischio CV globale
Le carte del rischio possono aiutare il medico nella stratificazione del rischio e nella gestione del paziente anche se devono essere interpretate alla luce delle conoscenze e dell’esperienza del medico, in particolare devono essere tenute presenti le condizioni socio-sanitarie di ciascun paese. Il rischio può essere più elevato rispetto a quanto indicato nelle carte in:
- Soggetti sedentari ed in quelli con obesità centrale nei quali l’incremento del rischio relativo associato al sovrappeso è maggiore nei soggetti giovani rispetto a quelli anziani.
- Ceti sociali inferiori e minoranze etniche.
- Soggetti con elevate glicemie a digiuno e/o con test di tolleranza al glucosio alterato, anche se non rientrano nei criteri per la diagnosi di diabete mellito.
- Individui con elevati valori di trigliceridi, fibrinogeno, apolipoproteina B, lipoproteina(a) e proteina C ad alta sensibilità.
- Soggetti con familiarità per malattia cardiovascolare (CVD) prematura (prima dei 55 anni per gli uomini e 65 per le donne).
Come evidente nella tabella sottostante, il rischio CV può variare a seconda sia dei valori tensivi, sia a seconda della presenza di fattori di rischio cardiovascolare aggiunti.
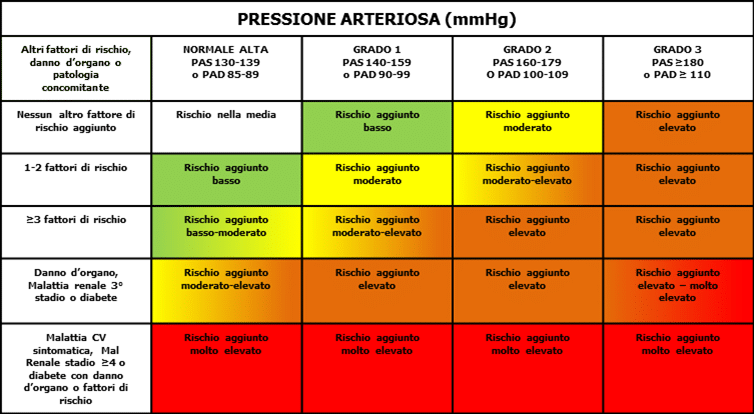
Valori tensivi e rischio CV. Fattori di rishcio CV: Sesso maschile, Età (uomini ≥55 anni; donne ≥65 anni), Fumo , Dislipidemia, Colesterolo totale >190 mg/dL e/o Colesterolo LDL 115 mg/dL e/o Colesterolo HDL: uomini < 40 mg/dL , donne <46 mg/dL, e/o Trigliceridi > 150 mg/dL. Glicemia a digiuno 102-125 mg/dL, Test da carico al glucosio alterato, Obesità [BMI ≥30 kg/m2; Obesità addominale (circonferenza addominale: uomini ≥102 cm; donne ≥88 cm) (in caucasici), Anamnesi familiare di CVD prematura (uomini età <55 anni; donne età <65 anni). Danno d’ organo Subclinico: Pressione differenziale (negli anziani) ≥ 60 mmHg; Segni ECG di Ipertrofia VS; Ipertrofia VS all’ ECO; Spessore mio-intimale carotideo > 0,9 mm o placche; PWV > 10 m/s; Indice cavigloia braccio < 0,9; Malattia renale con eGFR 30-60 ml/min/1.74 mq; Microalbuminuria (30-300 mg/24h) o rapporto Albumina/creatinina 30-300 mg/g
Ricerca del danno d’organo asintomatico
In considerazione dell’importanza del danno d’organo asintomatico come stadio intermedio del continuum cardiovascolare e come determinante del rischio CV globale, i segni di interessamento d’organo dovrebbero essere ricercati attentamente, quando indicati, con le appropriate metodiche.
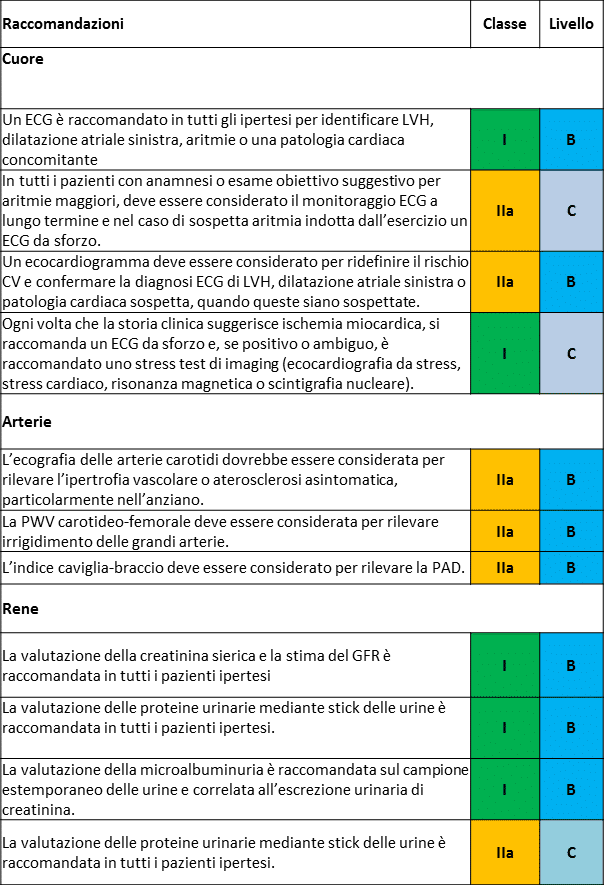
CV, cardiovascolare; ECG, elettrocardiogramma; GFR, filtrato glomerulare; LVH, ipertrofia ventricolare sinistra; PWV, velocità dell’onda di polso. A lato classe di raccomandazione e livello di evidenza.
Gran parte delle evidenze fin ora raccolte dimostra il ruolo cruciale del danno d’organo asintomatico nel determinare il rischio CV degli individui con e senza elevati valori di pressione arteriosa. L’osservazione che uno dei 4 marker di danno d’organo [microalbuminuria, aumento della velocità dell’onda di polso (PWV), ipertrofia ventricolare sinistra (LVH) e placche carotidee] può predire la mortalità CV indipendentemente dalla stratificazione del rischio mediante le carte SCORE è un argomento rilevante in favore dell’esecuzione della ricerca di dello stesso nella pratica clinica.
Sono comunque auspicabili ulteriori evidenze derivanti da grandi studi in differenti popolazioni. Va inoltre sottolineato che il rischio aumenta al crescere del numero di organi colpiti
Principi di trattamento
Come evidente nella tabella sottostante, le modalità e il tipo di trattamento da attuare variano a seconda sia del grado di ipertensione arteriosa in atto, sia a seconda della concomitante presenza di altri fattori di rischio cardiovascolare. Ad esempio, il trattamento antipertensivante deve essere più intenso ed immediato nel paziente con ipertensione di secondo grado e concomitante presenza di danno d’organo e diabete rispetto allo stesso soggetto ma solo iperteso.
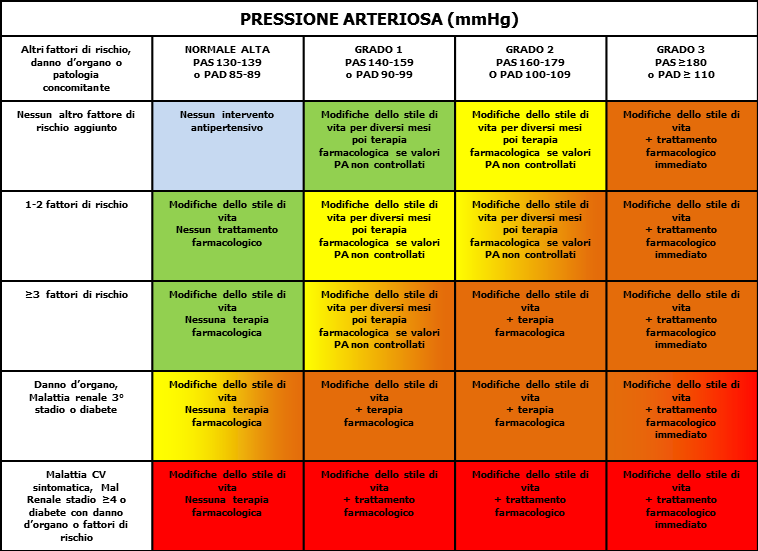
Principi di trattamento
